Hautkrebs im Fokus: Ein Gespräch mit Dr. Oskar Steger
Wer mit der Diagnose "Hautkrebs" konfrontiert wird, ist erst einmal schockiert. Aber es gibt Unterschiede. So bildet etwa der helle oder weiße Hautkrebs nur selten gefährliche Tochtergeschwülste und ist in den allermeisten Fällen heilbar. Der schwarze Hautkrebs ist gefährlicher, tritt jedoch viel seltener auf. Für alle Hautkrebsarten gilt: Je früher der Krebs entdeckt wird, desto erfolgreicher und schonender lässt er sich behandeln.
Ist weißer Hautkrebs wirklich weiß?
Man spricht von hellem, beziehungsweise weißem Hautkrebs, weil diese Tumore nicht wie beim schwarzen Hautkrebs aus den pigmentbildenden Hautzellen (Melanozyten) hervorgehen. Weiß sind die Hauterscheinungen jedoch nicht. Beim Basaliom ist die Hautstelle zu Beginn meist rot oder einfach hautfarben. Das Spinaliom bildet vorwiegend rötlich-bräunliche Krusten.
Schwarzer Hautkrebs: das maligne Melanom
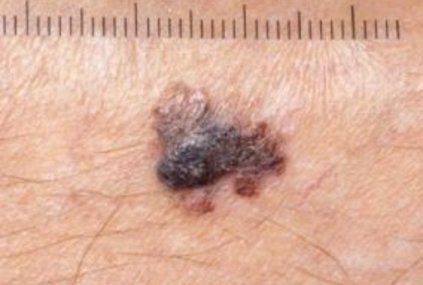
Das maligne (bösartige) Melanom stellt einen Sonderfall dar. Es ist zwar viel seltener, aber auch deutlich gefährlicher als die anderen beiden Hautkrebsarten. Es fällt meist durch seine dunkle Farbe auf und wird deshalb auch schwarzer Hautkrebs genannt. Das Melanom entwickelt sich aus bestehenden Muttermalen, in 70 % allerdings spontan auf vorher gesunder, unauffälliger Haut. Es tritt auch an versteckten Stellen auf, so zum Beispiel auf der Kopfhaut, unter dem Fuß- oder Fingernagel oder an Schleimhäuten etwa im Mund oder an den Genitalien. Die Zahl der Neuerkrankungen ist auch beim malignen Melanom deutlich gestiegen und hat sich seit den Siebzigerjahren ungefähr verfünffacht, Tendenz steigend. Zwar nimmt das Erkrankungsrisiko mit dem Alter zu - doch immer häufiger sind auch jüngere Menschen betroffen: 20-Jährige mit Melanom-Diagnose sind keine Seltenheit mehr.
Grundsätzlich gilt: Im Frühstadium kann das maligne Melanom in fast allen Fällen erfolgreich behandelt werden. Je später der Tumor jedoch entdeckt wird, desto geringer sind die Überlebenschancen.
Wie sehen Melanome aus und welche Symptome treten auf?
Maligne Melanome können sich in ihrem Aussehen sehr voneinander unterscheiden. Meist handelt es sich um dunkle oder schwarze Flecken. Sie können aber auch "livid" (grau, dunkelgrau, bleigrau, blaugrau oder bläulich-violett) oder rötlich sein sowie flach, erhaben (über die Hautoberfläche hinausgehend) oder knotig.
Unterschieden werden die folgenden Typen von Melanomen:
- Superfiziell (oberflächlich) Spreitendes Melanom: Es stellt den häufigsten Melanomtyp dar und macht etwa 60 % aller malignen Melanome aus. In der Regel breitet es sich über längere Zeiträume horizontal eher flächig aus, bevor es – dann aber mitunter sehr rasch – vertikal in die Tiefe wächst.
- Noduläres (knotiges) Melanom: Rund ein Fünftel aller Melanome sind vom nodulären, das heißt knotigen Typ. Die braunen bis blauschwarzen, mitunter auch roten Knoten sind glatt, warzenartig oder ulzeriert (aufgebrochen) und bluten leicht. Sie wachsen deutlich rascher als superfiziell spreitende Melanome und meist sofort in die Tiefe.
- Lentigo Maligna Melanom: Lentigo maligna Melanome wachsen bevorzugt an lichtexponierten Stellen wie dem Kopf und oft langsam über mehrere Jahre. Ihre Farbe ist hell- bis dunkelbraun oder weiß- bis blaugrau, sie sind meist flach und werden typischerweise bei älteren Patientinnen und Patienten beobachtet.
- Akral Lentiginöses Melanom: Der mit rund 4 % seltene Melanom-Typ betrifft die "Akren", das heißt die Finger und Zehen, aber auch Handflächen, Fußsohlen und das Nagelbett.
- Schleimhautmelanom: Das Schleimhautmelanom ist ein sehr seltener Subtyp, der im Bereich der Schleimhäute auftritt und durch eine schlechte Prognose gekennzeichnet ist. Dabei können neben den Mund- und Genitalschleimhäuten auch andere, eher verborgene Bereiche wie die Nasennebenhöhlen oder der Augenhintergrund betroffen sein.
Was tun?
Oft haben die Patient*innen zum Zeitpunkt der Diagnosestellung keine Beschwerden. Manche Melanome verursachen Juckreiz oder fallen durch eine Blutung auf. Bemerken Sie Auffälligkeiten, die Sie verunsichern, sollten Sie diese lieber einmal unnötig überprüfen lassen, als zu spät. Die Angst vor Hautkrebs kann belastend sein. Und dieser Leidensdruck verschwindet umso früher, je schneller ein Verdacht abgeklärt wird. Zudem sind die Heilungschancen umso besser, je früher die Diagnose gestellt wird. Bestätigt sich der Verdacht, sind Sie in der hautärztlichen Praxis in den besten Händen.
Ablauf der Untersuchung
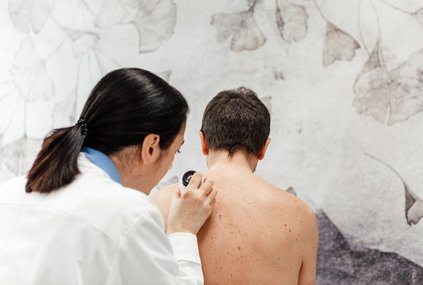
Der Arzt- in erfragt zunächst Ihre Krankengeschichte und eventuelle Hautkrebserkrankungen in der Familie (Anamnese). Außerdem werden Sie gegebenenfalls über den individuellen Hauttyp, die Risikofaktoren für Hautkrebs, ein vernünftiges Sonnenschutzverhalten sowie die Möglichkeiten zur Selbstkontrolle der Haut beraten. Anschließend wird die gesamte Haut untersucht.
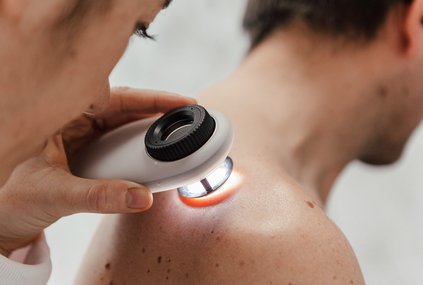
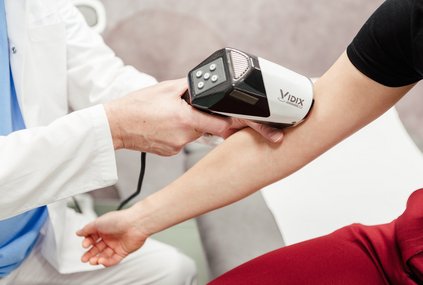
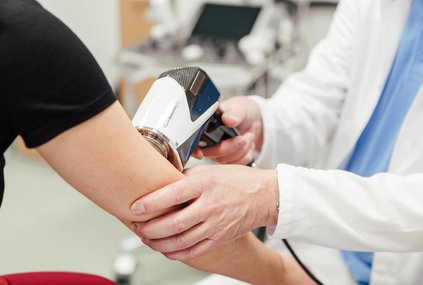
Unter Dermatoskopie versteht man ein optisches Untersuchungsverfahren der Haut. Es wird insbesondere zur Früherkennung bösartiger Tumore der Haut eingesetzt. Bei der digitalen Video-Dermatoskopie werden Hautveränderungen in hoher Auflösung auf einem Bildschirm dargestellt, die mit dem bloßen Auge kaum sichtbar sind. Die Muttermale werden per Foto dokumentiert. Auffällige Veränderungen der Haut werden zusätzlich vermessen. Somit kann man bei zukünftigen Untersuchungen einen exakten Vergleich anstellen. Auffällige Muttermale werden zudem einer AI Analyse (artifizielle oder künstliche Intelligenz) unterzogen. Selbst kleine Veränderungen lassen sich mit diesem Verfahren erkennen und helfen, unnötige Operationen zu vermeiden. Nur mithilfe der computergestützten Folgeaufnahmen können Muttermale, die sich verändern, frühzeitig erkannt werden!
Fazit
Der bewusste Umgang mit Sonne, die Selbstuntersuchung in Verbindung mit professionellem Hautkrebsscreening sind die beste Voraussetzung für eine Prävention und Früherkennung von Hautkrebs und vermitteln uns das gute Gefühl die Sonne und unsere Freizeit unbeschwert geniessen zu können.
ST. JOSEF Gesundheitszentrum Meran - Bozen
Dr. med. univ. Oskar Steger, Facharzt für Dermatologie und Venerologie
Dr. Maria Francesca Mellina Bares, Fachärztin für Dermatoloige und Venerologie
Meran, Franz-Innerhofer-Str. 2/4, T 0473 864 333
Bozen, Brennerstraße 2D, T 0471 1 555 000